Foram confirmados 48 casos de mpox no Brasil em 2026, segundo dados atualizados pelo Ministério da Saúde. A maior parte está concentrada em São Paulo, com 41 ocorrências. Os demais registros são no Rio de Janeiro (3), Distrito Federal (1), Rondônia (1), Santa Catarina (1) e Rio Grande do Sul (1). Não há mortes confirmadas.
A pasta informou que predominam quadros leves ou moderados. Durante todo o ano de 2025, o país contabilizou 1.079 casos e dois óbitos.
O Ministério da Saúde reforça que o país mantém vigilância ativa e que o SUS está preparado para diagnóstico, manejo clínico e rastreamento de contatos por até 14 dias.
SINTOMAS E ALERTA À POPULAÇÃO
O governo recomenda que pessoas com erupções cutâneas, febre e linfonodos inchados procurem atendimento médico e mantenham isolamento até avaliação profissional.
SITUAÇÃO EM SÃO PAULO
Em São Paulo, o painel do Núcleo de Informações Estratégicas em Saúde (Nies) aponta 44 casos confirmados, três a mais do que o total informado pelo Ministério da Saúde. Foram registradas 185 notificações em 2026, sendo 71 suspeitas, 57 descartadas e uma classificada como provável.
A Secretaria de Estado da Saúde afirma que monitora continuamente a situação e mantém articulação com os municípios. As unidades realizam identificação precoce, notificação, testagem e acompanhamento clínico dos pacientes, além do monitoramento de contactantes.
O QUE É A MPOX?
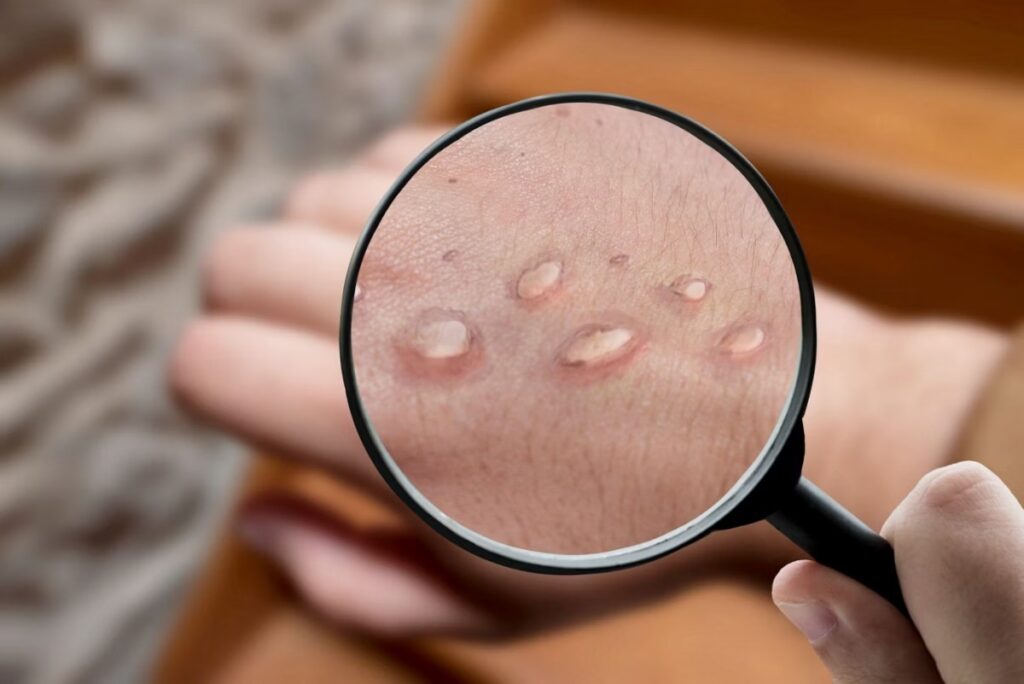
A mpox, antes chamada monkeypox, é causada pelo vírus Mpox, pertencente ao gênero orthopoxvirus, o mesmo da varíola.
Os sintomas iniciais incluem febre, dor de cabeça, dores no corpo, cansaço e aumento dos linfonodos. Em seguida surgem lesões na pele que começam avermelhadas, evoluem para vesículas e depois para crostas.
Em casos graves, a doença pode causar complicações oculares e neurológicas.
A mpox existe há décadas em países africanos, principalmente na República Democrática do Congo, mas ganhou repercussão mundial com o surto de 2022, que permanece em circulação.
COMO OCORRE A TRANSMISSÃO
A principal forma de transmissão é o contato físico direto com as lesões antes da cicatrização completa, seja em contexto sexual ou não.
A transmissão também pode ocorrer por contato com fluidos corporais, como saliva, sangue e sêmen, por objetos contaminados, via respiratória (menos comum), da mãe para o bebê e por animais infectados.
Pessoas com maior risco incluem homens que fazem sexo com homens, imunossuprimidos, pessoas vivendo com HIV/Aids, crianças pequenas e gestantes.
PREVENÇÃO
A principal forma de prevenção é a vacinação, disponível no SUS para maiores de 18 anos que vivem com HIV/Aids, usuários de PrEP e profissionais de saúde expostos ao vírus. Entretanto, a cobertura vacinal ainda é baixa devido ao número limitado de doses.
Médicos recomendam evitar contato próximo caso apareçam lesões na pele acompanhadas ou não de febre e dores no corpo, procurando avaliação imediata de um infectologista.
Medidas complementares incluem redução de parcerias sexuais em períodos de alerta, uso de EPIs em ambientes de saúde e higienização rigorosa dos locais de atendimento.
INFORMAÇÕES: O TEMPO